インプラントプラットフォーム付近の骨吸収に関するナラティブレビュー(2025)

インプラントのプラットフォーム付近の骨吸収は、インプラント周囲炎を予期させるわけでインプラント治療の成功失敗に大きく関与します。現時点での原因と対応に関するまとめ的な論文となります。ダウンロードフリーですので、どなたでも入手可能です。
Marginal bone loss in dental implants: A literature review of risk factors and treatment strategies for prevention
Yoshiaki Arai , Makiko Takashima , Nanaka Matsuzaki , Sho Takada
J Prosthodont Res. 2025 Jan 10;69(1):12-20. doi: 10.2186/jpr.JPR_D_23_00223. Epub 2024 Jun 26.
PMID: 38925986
https://pubmed.ncbi.nlm.nih.gov/38925986/
https://www.jstage.jst.go.jp/article/jpr/advpub/0/advpub_JPR_D_23_00223/_article

Abstract
Purpose: Marginal bone loss (MBL) occurs in the periapical cervical bone after dental implant placement and abutment connection. MBL may not result in peri-implantitis; however, it is always accompanied by MBL. Recent studies have demonstrated that early MBL is a predictor of peri-implantitis. In this narrative review, we aimed to provide an evidence base for recommended treatment strategies for clinicians to prevent MBL.
Study selection: We reviewed the recent literature and performed a narrative synthesis of the evidence, focusing on available systematic reviews and meta-analyses of implant marginal bone resorption.
Results: The available evidence indicates that certain biological, material, and technical factors can influence MBL and consequently dictate the risk of developing peri-implant disease in later years. The order of the impact of the strength of each factor is unknown. Current recommendations to prevent MBL include controlling patients’ smoking and hemoglobin A1c levels to sufficiently low levels before surgery and throughout their lifetime. Regarding the material, a platform-switching, conical-connecting implant system, and an abutment with a height of at least 2 mm should be selected. Placement should be performed using techniques that ensure sufficient soft tissue (keratinized gingival width > 2 mm, supracrestal tissue height > 3 mm), and non-undersized preparations in the cortical bone should be made with connected concave abutments during primary or secondary surgery. Patients should receive supportive peri-implant therapy during maintenance.
Conclusions: MBL development is multifactorial and can be reduced by considering the biological, material, and technical factors.
目的:辺縁骨吸収(MBL)は、インプラント埋入とアバットメント装着後にネック部周辺に起こります。MBLはインプラント周囲炎を引き起こさないこともありますが、インプラント周囲炎は常にMBLを伴います。最近の研究では、初期のMBLはインプラント周囲炎の予知因子であることが実証されてきています。本ナラティブレビューの目的は、MBL予防のために臨床家に勧められる治療方法のエビデンスを供給する事です。
研究の選択:最新の文献をレビューして、インプラント辺縁骨吸収のシステマティックレビューとメタアナリシスに焦点をあて、エビデンスのナラティブな合成を行いました。
結果:利用できるエビデンスから、特定の生物学的、材料学的、技術的要因がMBLに影響し、結果的に後年のインプラント周囲炎の発症リスクを決定する可能性がある事が示されました。各要因の強さの影響の順番はよくわかっていません。MBLを予防する現時点でのお勧めには、手術前、その後の生涯における喫煙とHbA1cレベルを充分低いレベルにコントロールすることが含まれます。材料に関しては、プラットフォームスイッチング、コニカルコネクティングシステム、最低2mm以上のアバットメントを選択するべきです。埋入は、充分な軟組織(角化組織幅>2mm、骨縁状組織付着>3mm)を確保し、一次、二次オペの際、皮質骨にインプラント径とほぼ同等の形成形成を行い、コンケイブ形態の最終アバットメントを装着するべきです。患者は、メインテナンス期間にインプラント周囲の支持療法を受ける必要があります。
ここからはいつもの通り本文を訳します。誤訳もあり得ますので、気になったら実際の本文をご確認ください。
緒言
最近のメタアナリシスから、インプラントに関する10年間の縦断研究での生存率は96.4%と高い事が示されました。インプラントの早期、晩期失敗についてのレビューでは、10年以上の観察期間で早期が約1.5%、晩期で約3.0%の失敗率でした。さらに、インプラント周囲炎が、晩期インプラント喪失の最も一般的な理由でした。そのため、インプラント周囲炎の予防がインプラントの長期間な成功には重要です。辺縁骨吸収(MBL)は、色々な要因でインプラント埋入、アバットメント装着後にネック部に起こりまります。長期間の観察研究からMBLの多くが1年以内に起こります。
臨床的に、早期にMBLが起こらないケース、長期間のフォローアップ後にMBLが認められたケースも報告されています。早期に起こったMBLの殆どが安定しており、長期間進行しません(図1)。
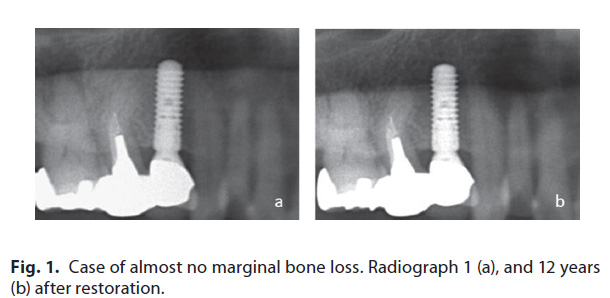
しかし、インプラントー粘膜境界における宿主-微生物のホメオスタシスがバイオフィルムの集積により侵害されると、インプラント粘膜炎が起こります。さらに、インプラント周囲の支持療法(SPT)を受けていない、免疫機能低下、咬合力の過負荷などの問題が加わると、MBLの進行とインプラント周囲炎に至る可能性があります(図2)。
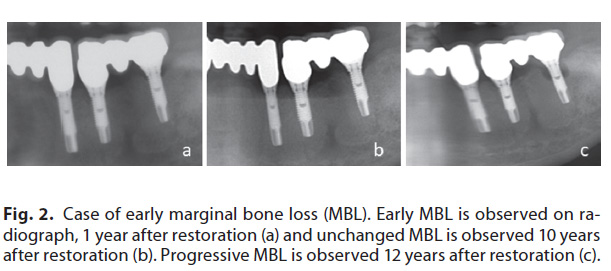
最近、早期のMBLはインプラントの成功に影響を与え、インプラント周囲炎の予知因子であるという報告があります。早期のMBLを最小化することは、インプラント周囲炎に向かう可能性のあるこの流れを防止し、インプラントの長期的な成功には非常に重要です(図3)。
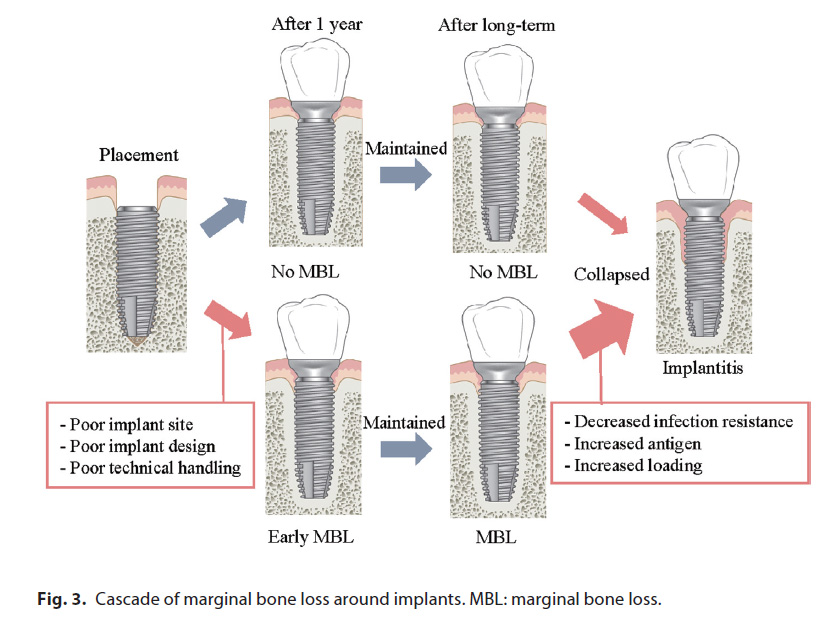
本ナラティブレビューの目的は、MBL防止に焦点をあてたシステマティックレビューとメタアナリシスの包括的な概要と、MBLのリスクファクター、インプラント周囲炎の将来的なリスクを低下するための現在推奨される治療戦略のためのエビデンスを提供する事です。
MBLに関する要素
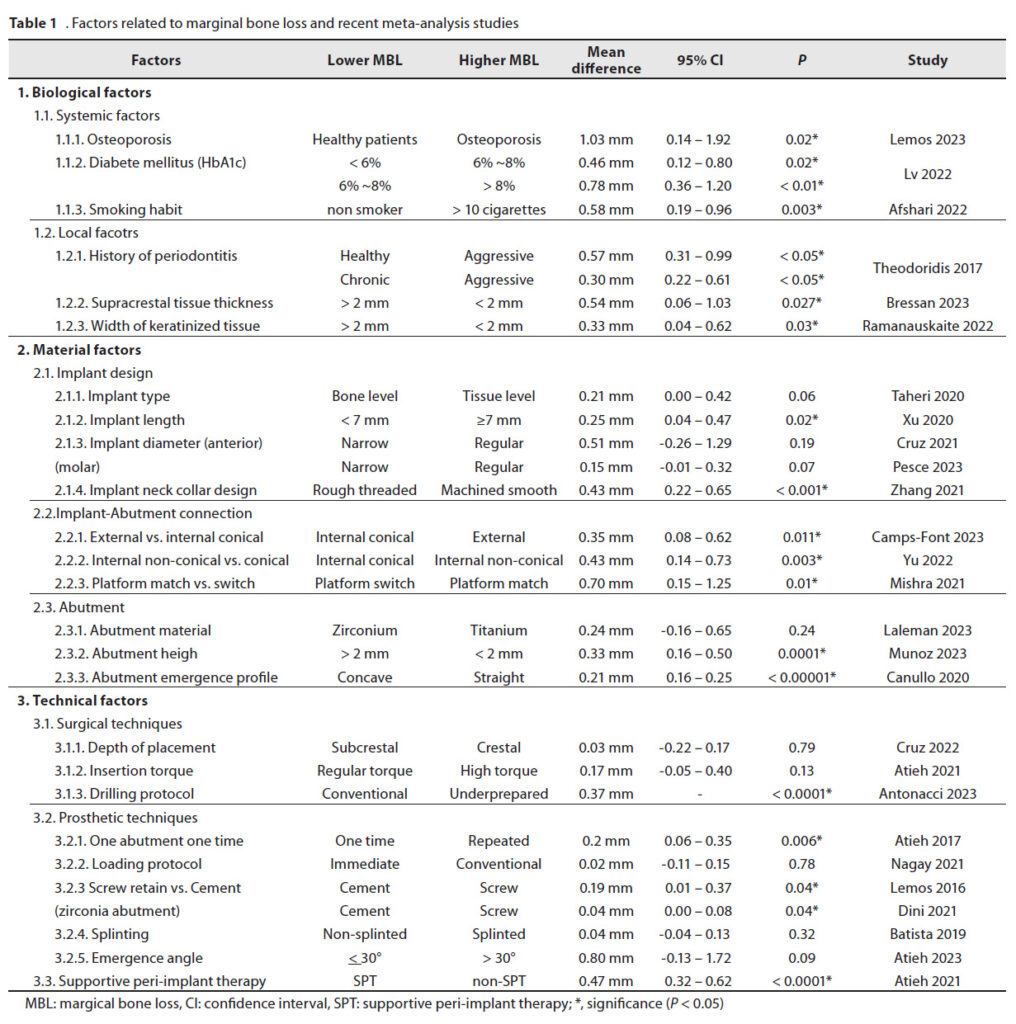
インプラント周囲のMBLは、多くがレントゲンを用いた臨床的なフォローアップ研究で報告されています。我々が検索したMBLにフォーカスした最近のメタアナリシスのリストを表1に示します。MBLに関連する因子は3つのカテゴリに分類されます。宿主の生物学的要因、インプラントシステムの材料的要因、インプラント治療のテクニカルな要因です。これらの要因はそれぞれ交絡となっているため、バイアスリスクが低いRCTは殆どありません。本ナラティブレビューはMBL防止のための生物学的、材料学的、技術的要因について記載します。
生物学的要因
1.全身的な生物学的要因
全身的な要因は、インプラント失敗のリスクファクターとして報告されています。これらの研究は、インプラントの失敗と、糖尿病や循環器疾患などの全身の医学的な状態、降圧薬、抗凝固薬、BP製剤、選択的セロトニン再取り込み阻害薬、セロトニン・ノルアドレナリン再取り込み阻害薬、三環系抗うつ薬などの併用薬、喫煙との関連を評価しています。これらには、骨粗鬆症、糖尿病、自己免疫疾患、喫煙システマティックレビューが含まれており、インプラントの生存率だけでなく、MBLとの関連も検討されています。
1.1.骨粗鬆症
システマティックレビューとメタアナリシスにおいて、Lemosらは、骨粗鬆症のありなしでインプラントの生存に有意差は認められなかったと報告しています。しかし、骨粗鬆症の人のインプラントには、非骨粗鬆症の人と比較して深いMBLが認められました(平均差1.03mm、p=0.02)。骨粗鬆症を伴う患者に対してMBLを予防する方法を見つけることはできませんでした。
1.2.糖尿病
オッセオインテグレーションの確立を阻害し、インプラント周囲炎を惹起するため、糖尿病はリスクファクターです。最近のシステマティックレビューでは、HbA1cの上昇は歯周炎とインプラント周囲炎のリスクを増大すると結論づけています。糖尿病と高血糖がインプラント治療に与える影響を検討した7つの研究を採用したメタアナリシスでは、糖尿病、高血糖患者のMBLは健康な人と比較して有意に大きいと報告しています。この研究で特に興味深かったのは、HbA1c値とMBLの間の用量反応関係です。HbA1cが6%未満から6~8%に悪化した場合、MBLは0.46mm増加、HbA1cが6-8%から8%以上に悪化した場合、MBLは0.78mm増加と推定されています。この結果から、HbA1cレベルをコントロールすることが、MBLの予防に重要な役割を果たすことが示唆されました。
1.3.喫煙
喫煙の悪影響には、創傷治癒、コラーゲン産生、線維芽細胞機能、周辺組織の循環、好中球、マクロファージ機能の低下が含まれます。そのため、インプラント周囲組織が煙草産生物に暴露する事は、MBLとインプラント失敗のリスクファクターです。加えて、喫煙量とMBLについて調べたメタアナリシスでは、非喫煙者と比較して、1日10本以下の喫煙者(平均差0.33mm)と10本以上の喫煙者(平均差0.58mm)で有意に大きなMBLが認められました。1日10本以上喫煙している人のMBLは、10本未満の人のMBLよりも有意に大きく、これから喫煙量によりMBLが増加することが示唆されました。術前の喫煙に関する質問表において、喫煙者かどうかだけでなく、喫煙量を調べる事が重要です。減煙はMBLの防止に重要です。
2.局所的な生体因子
MBLに関連する局所的な生物学的因子のメタアナリスには、歯周病の既往、硬組織の質と量、軟組織のフェノタイプ、角化組織の幅が含まれます。
2.1.侵襲性歯周炎の既往
歯周病の既往がある場合、ない場合と比較して、生物学的な合併症が高頻度で、インプラントの生存率が低いという報告があります。侵襲性歯周炎の既往がある患者のインぷんと利用のアウトカムに関するシステマティックレビューでは、インプラント負荷3年後では、侵襲性歯周炎群では、健康群と比較して有意に大きなMBL(平均差0.57mm)でした。また、慢性歯周炎群と比較しても有意に大きなMBL(平均差0.30mm)となりました。侵襲性歯周炎はMBLのリスクファクターです。しかし、侵襲性歯周炎の既往がある患者のMBLを防止するための示唆は今の所ありません。
2.2.骨縁状組織付着の厚み
インプラント埋入時の軟組織の厚みが早期MBLに与える影響を評価したシステマティックレビューにおいて、6つの研究の354本のインプラントを用いたメタアナリシスの結果、2mm以上の厚い軟組織群は、2mm以下の薄い軟組織群と比較してMBLが有意に小さい(平均差0.54mm)結果となりました。薄い軟組織で早期MBLが大きくなるのに寄与する全ての因子が分かっているわけではありませんが、治癒過程でインプラント周囲の生物学的幅径が再確立される可能性があります。日本人における下顎大臼歯部の骨縁上結合組織の厚みは1.8±0.7mmです。Picoらは、薄い骨縁上組織付着を有する患者のMBLを防ぐために骨縁下にインプラントを埋入するRCTを行いました。彼らは、骨縁に埋入した場合の12か月時のMBL(0.95±0.88mm)は、2mm骨縁下に埋入した場合(0.12±0.33mm)よりも有意に大きい事を報告しました。
ヒトのインプラント周囲粘膜の組織学的研究では、Tomasiらはインプラント埋入12週後に軟組織の厚みは約3.1mmであり、2mmの上皮性関門と1.1mmの結合組織で構成されていたと報告しています。さらに、インプラント埋入時の骨縁上結合組織の高さによるMBLを後ろ向きに評価した研究では、骨縁上結合組織の厚みが2.85~3.4mmだったときに最もMBLが少なかったと報告しています。これらの研究を基に、インプラントは、生物学的なシールに必要な粘膜の厚みを得るために、インプラントプラットフォーム上に約3mmの骨縁上組織の高さを確保できる深さに埋入する必要があります(図4)。
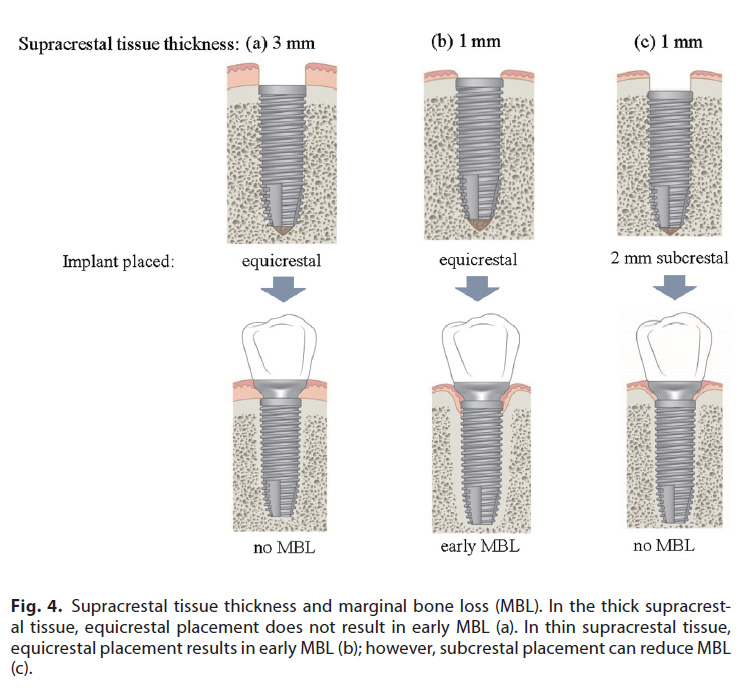
2.3.角化組織の幅
角化組織の幅がMBLに与える影響を検討したRamanauskaiteらのメタアナリシスでは、角化組織が2mm以上あるインプラントは、2mm未満の場合よりもインプラント周囲組織のトラブル率について有利であり、MBLも有意に小さい(-0.33mm)と報告しています。加えて、Mahardawiらはランダム効果モデルを使用したメタアナリシスで、角化粘膜の欠如は、インプラント周囲炎の高い発症率と相関(オッズ比2.78)していると報告しています。また、角化粘膜の欠如はMBL>2mmと有意に相関(オッズ比1.96)したとも報告しています。これらの研究から、角化粘膜の幅の狭さ(<2mm)は、MBLの増加に至るインプラント周囲の炎症頻度と相関することが示唆されました。そのため、角化組織が狭い場合、インプラント周囲の軟組織と硬組織の安定性向上のために、充分な幅の角化組織の確保のための切開、軟組織移植などを考えなければいけません。
材料的要因
MBLに関連した材料学的要因のシステマティックレビュー、メタアナリシスには、フィクスチャーデザイン、インプラントの材質、表面構造、アバットメントとのコネクション形態、アバットメントの材質と形態が含まれます。
1.インプラントデザイン
1.1.ボーンレベルvsティッシュレベル
7つの研究を使用したメタアナリシスでは、ボーンレベル、ティッシュレベルの違いでMBLに有意差は認めなかったと報告しています。しかし、その中の4つの研究を使用したメタアナリシスでは、ボーンレベルにプラットフォームスイッチングを使用した場合、ティッシュレベルよりも有意にMBLが小さい(平均差0.23mm)という結果となりました。この研究から、プラットフォームスイッチングはボーンレベルにおけるMBLの強い交絡因子を演じており、プラットフォームスイッチングを使用したボーンレベルインプラントは、ティッシュレベルインプラントと比較してMBLを防止しやすい可能性があることが示唆されました。
1.2.フィクスチャーの長さ
フィクスチャーの長さと合併症、MBLとの関連性を検討したメタアナリシスによると、上顎では、短いフィクスチャーは、長いものと比較して有意に生存率が低くなりましたが、下顎においては有意差はなかったと報告しています。しかし、短い方が長い方よりも骨造成がないため、生物学的合併症リスクが低い事も報告されています。MBLについてのメタアナリシスでは、短いフィクスチャーのMBLは、長いものと比較して有意に小さい結果(平均差0.25mm)となりました。興味深い事に、下顎において生物学的な合併症の増加を考慮すると、垂直的な骨造成の代わりにショートインプラントを使用する方が有利かもしれないと、著者らは結論づけています。
1.3.フィクスチャー径
頬側骨を保存するために、しばしばナローまたはレギュラーのフィクスチャーと同時の骨造成を選択します。メタアナリシスの結果から、前歯部においても臼歯部においても、ナローとレギュラーの径の違いによりインプラントの生存、機械的合併症、生物学的合併症、MBLに有意差は認められませんでした。著者らは、ナローはレギュラーの効果的な代替物であると結論づけました。
1.4.ネックカラーデザイン
いくつかの研究では、インプラントデザイン、特にMBLが起こるネックカラー部を検討しています。フィクスチャーのネックカラーデザインについてのメタアナリシスでは、ラフサーフェスでスレッドが入ったネックの方が、機械研磨されたスムースなネックよりもMBLが有意に小さかった(平均差0.43mm)と報告しています。臨床試験では、ラフサーフェスとスムースサーフェスの境界が歯槽骨頂下に存在する時、MBLはその境界まで起こることが実証されています。これらの研究から、機械研磨されたスムースなネックは骨頂よりも深く埋入する必要があるケースでは選択するべきではないことが示唆されました。
2.アバットメントコネクション
インプラントとアバットメントのコネクションは、強い咬合力がかかるため、ゆるみと破折に機械的に抵抗する必要があります。また、コネクションのギャップは微生物のコロニー化とMBLの増加に至る可能性があります。そのため、インプラントシステムにとってコネクションは最も大きな問題です。歴史的に、インプラントとアバットメントのコネクションはエクスターナルとインターナルに分類されてきました。しかし、コニカルコネクション(テーパージョイント)が追加され、そのプラットフォームスイッチング効果に関する報告がなされたため、現在では以下の4つに分類されています。エクスターナル(バットジョイント、プラットフォームスイッチングなし)、インターナル(バットジョイント、プラットフォームスイッチングなし)、インターナル(バットジョイント、プラットフォームスイッチング)、インターナル(テーパージョイント、プラットフォームスイッチング)。
2.1.エクスターナルvsインターナル
Camp-Fontらによるネットワークメタアナリシスでは、エクスターナルとインターナルテーパージョイントでのMBLの比較を行い、インターナルテーパージョイントの方がエクスタールよりも小さい(平均差0.35)結果でした。
2.2.インターナルテーパージョイントvsインターナルバットジョイント
インターナルコネクションのみに焦点をあてた、5つの研究から480本のインプラントを採用したメタアナリシスでは、インターナルテーパージョイントの方が、インターナルバットジョイントよりも有意に小さいMBL(平均差0.43mm)を示しました。これらの研究から、テーパージョイントはMBL防止に有利であることが示唆されました。
2.3.プラットフォームマッチvsプラットフォームスイッチ
インプラントとアバットメントの連結部のマイクロギャップに起因する炎症性細胞浸潤を歯槽骨頂から水平方向に移動させるために、プラットフォームスイッチイングがより一般的に使用されています。Mishraらによる9つのRCTを採用したメタアナリシスでは、プラットフォームスイッチングインプラントの方が、プラットフォームマッチングインプラントよりも有意にMBLが小さい(平均差0.70mm)と報告しています。プラットフォームスイッチングで辺縁骨はより保護されます。
3.アバットメント
アバットメントは、インプラント補綴物の粘膜貫通部の大部分を占めるため、ボーンレベルインプラントにおいて、微生物の侵入に対する軟組織の封鎖に重要な役割を果たします。材料、高さ、エマージェンスプロファイルが、MBLに関連するアバットメントの要因として報告されています。
3.1.アバットメント材料
4本の研究から151本のアバットメントを採用したLakemanらによるメタアナリシスでは、1年後のインプラント周囲のMBLは、ジルコニア、チタンアバットメントで有意差を認めなかったと報告しています。ジルコニアアバットメントはインプラン周囲粘膜のよい色応答のため、素晴らしい審美性を提供します。しかし、ジルコニアアバットメントは技工が要求されるカスタムアバットメントであり、外科処置時の即時装着はできません。さらに、チタンタトゥーに関連する合併症がいくつか報告されており、ジルコニアアバットメントとチタンフィクスチャーの界面が摩耗することにより、微粒子化したチタンが周囲の軟組織に取り込まれています。アバットメント材料を選択する際に考慮するべきです。
3.2.アバットメントの高さ
アバットメントが高いほど、軟組織の封鎖のために提供されるスペースが大きくなり、クラウンの界面が歯槽骨頂より遠くなるため、MBLが小さくなります。MBLを防ぐために、どの高さのアバットメントを選択するべきか、という質問は、臨床家には大変興味深いものです。Muñozらによる6つのRCTからなるメタアナリシスでは、2mm以上のアバットメントを使用した方が、2mm未満のアバットメントよりも1年以上経過後のMBLは有意に小さい(平均差-0.33mm)と報告しています。歯槽頂粘膜の厚さ、顎堤骨からの埋入深さ、アバットメント連結部の設計など、交絡因子があるかもしれませんが、少なくとも2mmの高さのアバットメントを選択することが推奨されます。
3.3.アバットメントのエマージェンスプロファイル
インプラントと上部構造の間の粘膜貫通型アバットメントデザイン(ストレート/発散型、コンケイブ/収束型)も、MBLに及ぼす影響について研究されています。Canulloらが行った4つの研究からなるメタアナリシスでは、コンケイブアバットメントの方がMBLが小さかった(平均差0.21mm)と報告しています。可能なら、コンケイブアバットメントを選択した方がよいでしょう。
技術的な要因
1.外科的なテクニック
MBLに関する外科的なテクニックについてのシステマティックレビューは、埋入深度、埋入トルク、ドリリングのプロトコルを決定するために行われました。
1.1.埋入深度
一般的に、ボーンレベルインプラントは、歯槽骨頂レベルにプラットフォームを位置づけますが、いくつかのテーパージョイントインプラントは骨頂よりも深く埋入することが必要です。この2つの埋入方法がMBLに与える影響が明確ではないため、臨床家には難しい選択です。骨縁上組織の厚みを考慮せずに歯槽頂と骨頂下埋入がMBLに与える影響を比較した10のRCTを採用したCruzらのメタアナリシスでは、両者に有意差はなかった(平均差0.03mm)と報告しています。
1.2.埋入トルク
インプラント埋入後の微小移動による線維性封入を防ぐために、小さめのサイズで形成し高トルクでインプラントを埋入することで、高い初期固定を達成するテクニックは、臨床医にとって興味深いものです。Atiehらによるメタアナリシスでは、50Ncmより大きいトルクでの埋入と50Ncmより小さいトルクでの埋入において、短期間での失敗率、辺縁骨のレベル変化、合併症率を比較しています。結論において、著者らは高トルクは、インプラントの安定性や生存率に追加的な利点をもたらすことなく、骨密度の高い下顎骨に有害なストレスを引き起こすことを強調しています。
1.3.ドリリングのプロトコル
初期MBLの最も重要なリスクファクターは、インプラントネック部の皮質骨にかかる圧縮応力です。この応力は、皮質骨の形成サイズと埋入インプラント直径のミスマッチによって起こります。早期MBLは一次オペ時の外傷、例えば皮質骨の過剰な圧縮または形成サイズを小さくした場合の埋入時の熱、に対する非感性性の骨の反応であると考えられます。Antonacciらによるメタアナリシスでは、形成サイズを小さくしなかった場合(0.43±0.28mm)の方が、形成サイズを小さくした場合(0.80±0.37mm)よりもMBLが小さかったと報告しています。興味深いことに、D1/D2/D3 骨群では、ミスマッチ量が増加するとMBLも増加する回帰直線を描きましたが、D4骨群では、ミスマッチ量が増えてもMBLは一定でした。著者達は、骨密度に応じてインプラントネック部の皮質骨の圧縮応力を回避するために形成サイズを小さくせず、注水下低速でセルフタップでの埋入を推奨しています。
2.補綴に関連した技術要因
補綴に関連した技術的要因、例えば、最終アバットメントの装着タイミング、荷重、セメントまたはスクリューリテイン、単冠か連結か、クラウンの材質、クラウンのエマージェンスプロファイルなどがいくつかのシステマティックレビューで考慮されています。
2.1.One abutment one time concept
2010年にCanulloらは、インプラント埋入時に最終アバットメントを装着した群は、くり返しアバットメントを変更した場合と比較して、MBLが0.2mm減少したと報告しています。このテクニックをone abutment one timeとして紹介しました。
7つのRCTから173本のインプラントを採用したAtiehらによるメタアナリシスでは、one-time abutmentは、くり返しアバットメントを交換した場合と比較してMBLが0.2mm減少したと報告しています。アバットメントをくり返し外すことで、インプラント周囲組織のインテグレーションに機械的なダメージを与え、MBLが増加します。もうひとつの理由は、アバットメントをくり返し外すことで、インプラントとの適合が悪くなり、細菌が繁殖する隙間が増えることです。最終アバットメントをインプラント埋入時または二次オペ時に装着することで、その後全てをアバットメントレベルで行うone abutment one timeコンセプトは効果的と考えられます。
2.2.荷重
Nagayらによると、即時荷重と従来型荷重後の単冠、ブリッジ、ボーンアンカードブリッジ、オーバーデンチャーのMBLを検討したメタアナリシスでは、荷重方法で有意差は認められなかったと報告しています。
2.3.スクリューリテインvsセメントリテイン
Lemosらによるメタアナリスでは、セメントリテインの方がスクリューリテインよりもMBLが有意に小さいと報告しています。しかし平均差はわずか0.19mmであり、著者は臨床的に意味がある差ではないと認識しました。Diniらは、審美領域でジルコニアアバットメントを使用した歯冠補綴において、スクリューリテインとセメントリテインでのMBLのメタアナリシスを行いました。スクリューリテインはセメントリテインに比べて最初の1年で0.04mm多くなりましたが、3年、4年時には有意差はなく、どちらの固定方法も問題ないことが示唆されました。上記した2つのレビューから、固定方法がMBLに与える影響は小さい事がわかります。
2.4.連結
Batistaらによる11の臨床研究を統合したメタアナリシスでは、連結しなかった場合と連結した場合のMBLの平均差は0.04mmであり、有意差はなかったと報告しています。
2.5.エマージェンスアングルとエマージェンスプロファイル
アバットメントが中間的で辺縁骨から遠いため、エマージェンスアングルとカントゥアは、早期MBLへの影響が少ないと予想されます。2つの後ろ向き研究と1つの横断研究を統合したAtiehらによるメタアナリシスによると、エマージェンスアングル30度以下は、30度より大きいものよりMBLが小さいと報告しています。しかし、有意差はありませんでした。
3.インプラント支持療法(SPT:Supportive peri-implant therapy)
定期的にSPTに来る患者は、SPTに来ない患者と比較して高いインプラント生存率とインプラント周囲粘膜炎、インプラント周囲炎の低い発生率が報告されています(文献56)。Atiehらによるメタアナリシスでは、SPTを受けている患者は、うけていない患者よりもMBLが有意に小さかった(平均差0.47mm)と報告しています。
歯科医療従事者への推奨
最近のシステマティックレビュー、メタアナリシスを考慮すると、患者の喫煙、HbA1cを術前、その後の生涯にわたり充分に低いレベルにコントロールすることは有利であると思われます。インプラント材料に関して、プラットフォームスイッチング、テーパージョイント、高さが2mm以上のコンケイブ形態のアバットメントを選択するのがより有利であると思われます。また、十分な軟組織(角化歯肉幅>2mm、骨縁上組織幅>3mm)を確保できる術式とインプラント径を選択し、皮質骨のドリリングがインプラント径に対して小さくなりすぎない方が望ましいです。一次または二次オペ時に最終アバットメントを装着するのは、好ましいテクニックです。インプラント埋入後のメインテナンス期間中は必ずSPTを受ける必要があります。
結論
現時点で利用できるエビデンスから、MBLの発生は多因子性であることが示唆されます。HbA1cや喫煙習慣、インプラント周囲組織幅といった生物学的因子、インプラントネック部のデザイン、アバットメントとの連結形状、アバットメント形態などの材料学的因子、皮質骨の形成量、アバットメント撤去頻度、SPTの受診などの技術的因子を含む修飾因子によりMBLは減少する可能性があります。
まとめ
なかなか興味深い内容でした。粘膜の厚みによって埋入深度を変えるということはあまり考えていなかったので、今後は考慮していかないといけないと思いました。そこまでしっかり考えていなかったのを反省しました。
色々と読んでみたい参考文献が出てきましたので、入手できるようなら読んでいきたいと思います。




